Синдром Щелкунчика - Nutcracker syndrome
| Синдром Щелкунчика | |
|---|---|
| Другие имена | Феномен щелкунчика, синдром ущемления почечной вены, мезоаортальная компрессия левой почечной вены |
 | |
| Синдром щелкунчика возникает в результате сдавления левой почечной вены между аортой и верхней брыжеечной артерией . | |
Синдром ореховки ( NCS ) приводит к наиболее часто от сжатия левой почечной вены (LRV) между брюшной аортой (АА) и верхней брыжеечной артерией (SMA), хотя существуют и другие варианты. Название происходит от того факта, что в сагиттальной плоскости и / или поперечной плоскости SMA и AA (при некотором воображении) кажутся щелкунчиком, раздавливающим орех (почечная вена). Кроме того, венозный возврат из левой гонадной вены, возвращающийся в левую почечную вену, блокируется, что вызывает боль в яичках (в просторечии называемую «ореховой болью»).
Существует широкий спектр клинических проявлений, а диагностические критерии четко не определены, что часто приводит к позднему или неправильному диагнозу.
Это состояние не следует путать с синдромом верхней брыжеечной артерии , который представляет собой сдавление третьей части двенадцатиперстной кишки SMA и AA.
Признаки и симптомы
Все признаки и симптомы NCS связаны с обструкцией оттока левой почечной вены. Компрессия вызывает гипертензию почечной вены, что приводит к гематурии (которая может привести к анемии ) и боли в животе ( обычно боль в левом боку или тазовая боль ). Боль в животе может уменьшиться или усилиться в зависимости от положения. У пациентов также может быть ортостатическая протеинурия или присутствие белка в моче в зависимости от того, как они сидят или стоят.
Поскольку левая гонадная вена отходит через левую почечную вену , это также может привести к боли в левом яичке у мужчин или боли в левом нижнем квадранте у женщин, особенно во время полового акта и во время менструации. Иногда набухание гонадной вены может приводить к синдрому яичниковой вены у женщин. Тошнота и рвота могут возникнуть из-за сдавления внутренних вен . Необычное проявление NCS включает образование варикоцеле и варикозное расширение вен нижних конечностей. Другое клиническое исследование показало, что синдром щелкунчика часто встречается у пациентов с варикоцеле, и, возможно, синдром щелкунчика следует обычно исключать как возможную причину варикоцеле и заложенности таза. У женщин гипертония в левой гонадной вене также может вызывать усиление боли во время менструации.
Этиология
В нормальной анатомии LRV перемещается между SMA и AA. Иногда LRV проходит за AA и перед позвоночником. NCS подразделяется в зависимости от того, как перемещается LRV, при этом передний NCS захватывается SMA и AA, а задний NCS компрессируется AA и позвоночником. NCS также может быть вызван другими причинами, такими как сдавление раком поджелудочной железы, опухолями забрюшинного пространства и аневризмами брюшной аорты. Хотя существуют и другие подтипы, эти причины более редки по сравнению с захватом со стороны SMA и AA. Пациенты с NCS имеют тенденцию иметь высокий и худощавый рост, так как это может привести к уменьшению разрыва между SMA и AA для LRV.
Диагностика
Синдром Щелкунчика диагностируется с помощью визуализации, такой как ультразвуковая допплерография (DUS), компьютерная томография (CT), магнитно-резонансная томография (MRI) и венография. Выбор метода визуализации - это поэтапный процесс. DUS - это первоначальный выбор после клинического подозрения, основанного на симптомах. КТ и МРТ используются для последующего наблюдения, и, если необходимо дополнительное подтверждение, для подтверждения используется венография.
Допплерография
Хотя его способность обнаруживать компрессию почечной вены зависит от положения пациента во время визуализации, DUS рекомендуется в качестве начального инструмента скрининга, поскольку он имеет высокую чувствительность (69–90%) и специфичность (89–100%). DUS измеряет переднезадний диаметр, и максимальная систолическая скорость, по крайней мере, в четыре раза быстрее, чем в несжатой вене, указывает на NCS.
КТ и МРТ
После этого можно использовать КТ и МРТ для подтверждения компрессии AA и SMA с исчерпывающими измерениями сосудистой сети брюшной полости. «Знак клюва» часто можно увидеть на КТ из-за компрессии LRV. Однако КТ и МРТ не могут продемонстрировать кровоток в сдавленной вене. Эти два метода могут быть использованы для подтверждения других доказательств NCS, таких как резервное кровообращение в яичниковые вены.
Венография
Если необходимо дополнительное подтверждение, венография используется как золотой стандарт диагностики синдрома щелкунчика. Средний градиент ренокавального отката> 3 мм рт. Ст. Считается диагностическим. Хотя этот метод по-прежнему является золотым стандартом, значения у здоровых людей могут значительно отличаться, что приводит к тому, что некоторые измерения у пациентов с NCS аналогичны измерениям у нормальных людей. Частично это может быть связано с компенсаторными механизмами в сосудистой сети в результате повышенного кровяного давления. Инвазивный характер процедуры - еще одно соображение по сравнению с DUS и CT / MRI как методами визуализации.
Дифференциальный диагноз
- Синдром тазовой заложенности
- Почечные камни
- Злокачественные опухоли мочеполовой системы
- Синдром болевой гематурии в пояснице
Уход
Лечение зависит от степени тяжести и симптомов. В дополнение к консервативным мерам, более инвазивные методы лечения включают эндоваскулярное стентирование, повторную имплантацию почечной вены и эмболизацию гонадной вены . Выбор между консервативным и хирургическим лечением зависит от тяжести симптомов. Консервативное лечение используется, если пациент - ребенок, и гематурия легкая. Напротив, более серьезные симптомы, такие как снижение функции почек, боль в боку и анемия, лечатся хирургическим вмешательством.
Консервативный менеджмент
Детям рекомендуется консервативное лечение, так как дальнейший рост может привести к увеличению ткани на развилке между SMA и AA, обеспечивая пространство для LRV для беспрепятственного прохождения крови. В этом случае лечение включает увеличение веса для увеличения количества жировой ткани и уменьшения компрессии. Венозная кровь также может быть направлена в вены, образовавшиеся в результате высокого кровяного давления, что может способствовать облегчению симптомов у людей с возрастом. У 75% пациентов подросткового возраста симптомы исчезли через два года. Лекарства, снижающие артериальное давление, такие как ингибиторы АПФ, также могут использоваться для уменьшения протеинурии.
Хирургическое лечение
Открытые и лапароскопические процедуры
Существует несколько различных процедур для управления NCS, включая:
- Транспозиция LRV: LRV перемещается выше в брюшной полости и повторно имплантируется в нижнюю полую вену (IVC), так что она больше не сжимается.
- Транспозиция гонадных вен: гонадные вены соединяются с (НПВ), чтобы уменьшить количество крови, скапливаемой в тазу.
- Ренокавальный обходной анастомоз с подкожной веной: сегмент большой подкожной вены используется в качестве второго соединения между LRV и IVC для уменьшения повышения давления.
- Почечная аутотрансплантация: перенос почки из исходного положения в тело в другое место для предотвращения венозной компрессии.
Транспозиция LRV является наиболее распространенной процедурой, за которой следует аутотрансплантация почек и шунтирование LRV. Во всех случаях для открытых процедур данные для долгосрочного наблюдения ограничены. Что касается транспозиции LRV, большинство пациентов отметили улучшение симптомов через 70 месяцев после процедуры.
Лапароскопические процедуры включают лапароскопическое сплено-почечное венозное шунтирование и лапароскопическую транспозицию LRV-IVC. Они необычны по сравнению с открытыми процедурами, но результаты таких процедур аналогичны результатам открытых процедур. Хотя роботизированная хирургия возможна, данные о роботизированных процедурах относительно результатов и экономической эффективности ограничены.
Эндоваскулярные процедуры
Эндоваскулярные вмешательства включают использование стентов для улучшения кровотока в области поражения LRV. После катетеризации выполняется венография для визуализации сосудистой сети и может предоставить подтверждающий диагноз NCS перед стентированием. После стентирования у 97% пациентов симптомы улучшились к шестому месяцу после процедуры, а долгосрочное наблюдение не показало рецидива симптомов через 66 месяцев. Хотя это менее инвазивно, связанные с этим риски включают неправильное размещение стента, а также его смещение и миграцию в правое предсердие. Кроме того, пациенты должны проходить антикоагулянтную терапию после стентирования в течение трех месяцев.
Галерея
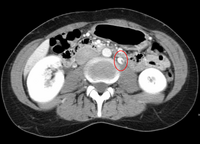
Компрессия левой почечной вены (отмечена стрелкой) между верхней брыжеечной артерией (вверху) и аортой (внизу) из-за синдрома щелкунчика.
Тромбоз левой почечной вены, связанный с дилатацией.
Краткое видео, объясняющее признаки и симптомы, а также этиологию синдрома щелкунчика.
Щелкунчик . Ноги этого щелкунчика при некотором воображении могут представлять две артерии, сжимающие все, что застряло между ними.
использованная литература
внешние ссылки
| Классификация |
|---|
- Кимура К., Араки Т. (июль 1996 г.). «Образы в клинической медицине. Феномен Щелкунчика». Медицинский журнал Новой Англии . 335 (3): 171. DOI : 10,1056 / NEJM199607183350305 . PMID 8657215 .