Стадия рака шейки матки - Cervical cancer staging
Стадия рака шейки матки - это оценка рака шейки матки, позволяющая определить, насколько далеко зашло заболевание. Это важно для определения прогноза и лечения заболевания. Стадия рака обычно проходит от стадии 0, которая является предраковой или неинвазивной, до стадии IV, при которой рак распространился по значительной части тела.
Рак шейки матки классифицируется Международной федерацией гинекологии и акушерства (FIGO). До обновления 2018 года стадия рака шейки матки FIGO позволяла использовать только следующие диагностические тесты для определения стадии: пальпация (ощупывание пальцами), осмотр, кольпоскопия , эндоцервикальный кюретаж , гистероскопия , цистоскопия , проктоскопия , внутривенная урография и Рентгенологическое исследование легких и скелета, конизация шейки матки . Но с обновлением стадий рака шейки матки FIGO в 2018 году, визуализация и патология были добавлены в качестве допустимых методов для оценки стадии заболевания.
Обзор постановки
Руководства FIGO предполагают, что по возможности следует назначать более низкую стадию. Стадия определяется после сбора и интерпретации всех отчетов о визуализации и патологии. Стадия рака шейки матки не может быть изменена при рецидиве.
Визуализация
Использование изображений может предоставить больше информации о прогнозе, которая используется для лечения. Цель определения стадии - определить наиболее подходящий метод лечения и свести к минимуму двойную терапию, которая может значительно повлиять на заболеваемость. Всегда следует указывать метод визуализации, используемый для диагностики. Методы визуализации включают ультразвук, МРТ , КТ и позитронно-эмиссионную томографию (ПЭТ).
При первичных опухолях размером более 10 мм лучшим методом радиологической оценки является МРТ. При метастазах в лимфатические узлы более 10 мм ПЭТ-КТ является наиболее точным методом диагностики, поскольку с его помощью можно отличить большие лимфатические узлы , не являющиеся метастатическими (например, увеличенные из-за воспаления или инфекции), от лимфатических узлов, увеличенных из-за метастазам. Диагноз метастазов в лимфоузлы может быть дополнен хирургической оценкой с помощью минимально инвазивной хирургии или лапаротомии для взятия биопсии или выполнения тонкоигольной аспирации .
Патология
Как и в случае с визуализацией, всегда следует учитывать патологические методы, используемые для диагностики, для будущей оценки. Все виды рака должны быть подтверждены микроскопическим исследованием.
Существует 10 гистопатологических типов рака шейки матки:
- Плоскоклеточный рак (ороговевший; некератинизирующий; папиллярный, базалоидный, бородавчатый, бородавчатый, плоскоклеточный переходный, лимфоэпителиомоподобный)
- Аденокарцинома (эндоцервикальная; муцинозная, виллогландулярная, эндометриоидная)
- Светлоклеточная аденокарцинома
- Серозная карцинома
- Аденосквамозная карцинома
- Стекло-клеточная карцинома
- Аденоидно-кистозная карцинома
- Аденоидная базальная карцинома
- Мелкоклеточный рак
- Недифференцированная карцинома
Гистопатологически злокачественные новообразования можно классифицировать следующим образом:
- GX: оценка не может быть оценена
- G1: хорошо дифференцированный
- G2: умеренно дифференцированный
- G3: плохо или недифференцированный
Сбор образцов
При микроинвазивном заболевании клиницисты должны собирать образец, используя процедуру электрохирургического удаления петли (LEEP) или конусную биопсию. Если у пациента есть видимое поражение, может быть сделана пункционная биопсия. Если образец неудовлетворителен, может потребоваться небольшая петлевая биопсия или конус.
Этапы
Этап 0
-
Карцинома ограничена поверхностным слоем (клеточной оболочкой) шейки матки . Также называется карциномой in situ (CIS).
I этап
- Карцинома проросла в шейку матки, но не распространилась за ее пределы (распространение на тело не принимается во внимание). Первый этап подразделяется на:
-
IA: Инвазивная карцинома, которая может быть диагностирована только с помощью микроскопии на образце LEEP или конической биопсии, либо на образце трахелэктомии или гистерэктомии , с самой глубокой инвазией <5 мм от основания эпителия. Это может происходить из плоского или железистого эпителия. В краях образца должны быть сообщены быть отрицательными для болезни. Необходимо отметить поражение лимфоваскулярной системы, чтобы составить план лечения, хотя это не меняет обозначение стадии.
- IA1 : Измеренная инвазия в строму <3,0 мм
- IA2 : Измеренная инвазия в строму ≥3,0 мм и <5 мм
-
IB: инвазивная карцинома с измеренной глубиной инвазии ≥5 мм, ограниченная шейкой матки. Поражения клинически видны, что отличает IB от IA. Если границы конической биопсии положительны для инвазивного заболевания, автоматически назначается стадия IB1. Как и в случае со стадией IA, поражение сосудистых или лимфатических пространств не меняет стадию, но следует отметить это для информирования о плане лечения.
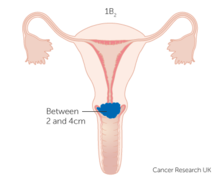
- IB1 : инвазивная карцинома ≥5 мм глубиной инвазии и <2 см в наибольшем измерении
- IB2 : инвазивная карцинома ≥2 см и <4 см в наибольшем измерении
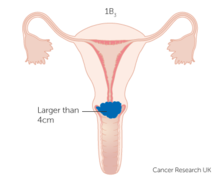
- IB3 : инвазивная карцинома ≥4,0 см в наибольшем измерении
-
IA: Инвазивная карцинома, которая может быть диагностирована только с помощью микроскопии на образце LEEP или конической биопсии, либо на образце трахелэктомии или гистерэктомии , с самой глубокой инвазией <5 мм от основания эпителия. Это может происходить из плоского или железистого эпителия. В краях образца должны быть сообщены быть отрицательными для болезни. Необходимо отметить поражение лимфоваскулярной системы, чтобы составить план лечения, хотя это не меняет обозначение стадии.
II этап
- Карцинома шейки матки проникает за пределы матки , но не на стенку таза или нижнюю треть влагалища.
-
IIA: без параметриальной инвазии
- IIA1 : Опухоль <4,0 см в наибольшем измерении
- IIA2 : Опухоль ≥4,0 см в наибольшем измерении
- IIB: с параметриальной инвазией
-
IIA: без параметриальной инвазии
III стадия
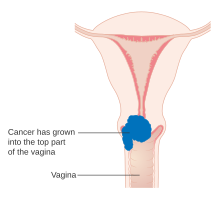
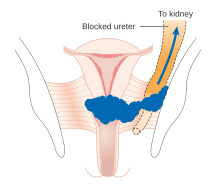
- Карцинома поражает нижнюю треть влагалища и / или распространяется на стенку таза и / или вызывает гидронефроз или нефункционирующую почку и / или поражает тазовые и / или парааортальные лимфатические узлы .
- IIIA: карцинома поражает нижнюю треть влагалища и не распространяется на стенку таза. IIIB : Распространение на стенку таза и / или гидронефроз или нефункционирующую почку.
-
IIIC : поражение тазовых и / или парааортальных лимфатических узлов, независимо от размера и степени опухоли.
- IIIC1 : только метастазы в тазовых лимфатических узлах
- IIIC2 : метастазы в парааортальные лимфатические узлы.
IV этап
- Карцинома распространилась за пределы истинного таза или затронула (доказано биопсией) слизистую оболочку мочевого пузыря или прямой кишки . Буллезный отек как таковой не позволяет отнести случай к IV стадии.
- IVA : распространение нароста на соседние органы
- IVB : Распространяется на отдаленные органы.
История стадирования рака шейки матки
Стремление к разработке стадий гинекологических злокачественных новообразований, включая рак шейки матки, было связано с необходимостью иметь единый метод описания степени заболевания. Сравнение результатов различных методов лечения было бы возможным только в том случае, если бы сравнение проводилось для групп пациентов с аналогичной степенью бремени болезни.
Основные исторические моменты времени
1929 - Классификация рака шейки матки Лигой Наций
1937 - Первый ежегодный статистический отчет о результатах лучевой терапии у больных раком шейки матки.
1938 - Атлас стадий рака шейки матки (Хейман и Стрэндквист)
1950 - Международная классификация стадий рака шейки матки
1954 - Основание FIGO.
1958 - FIGO становится официальным издателем годового отчета.
1973 - Начало трехгодичной публикации Годового отчета о результатах лечения гинекологического рака.
1976 - Американский объединенный комитет по раку принимает группу стадий FIGO для гинекологического рака.
2018 - Последний трехлетний отчет FIGO по раку
Самые последние обновления стадий рака шейки матки, включенные в издание 2018 года, ознаменовали отход от системы, основанной в основном на клинической оценке, к системе, которая позволяет использовать визуализацию и патологические методы для определения размера опухоли и степени заболевания для определения стадии. Основной темой обсуждения было влияние новых методов диагностики на страны с низким и средним уровнем доходов, которые несут большую часть бремени болезней . Окончательные рекомендации делают результаты визуализации и патологии необязательными для постановки, а не требованием.