Рак вульвы - Vulvar cancer
| Рак вульвы | |
|---|---|
 | |
| Рисунок рака вульвы | |
| Специальность | Гинекология |
| Симптомы | Шишка, зуд, изменения кожи или кровотечение вульвы |
| Обычное начало | После 45 лет |
| Типы | Плоскоклеточный рак , аденокарцинома , меланома , саркома , базальноклеточный рак . |
| Факторы риска | Внутриэпителиальная неоплазия вульвы (VIN), инфекция ВПЧ , остроконечные кондиломы , курение, многие сексуальные партнеры |
| Диагностический метод | Физикальное обследование , биопсия тканей |
| Дифференциальная диагностика | Склеротический лишай , гиперплазия |
| Профилактика | Вакцинация против ВПЧ |
| Уход | Хирургия, лучевая терапия , химиотерапия , биологическая терапия |
| Прогноз | Пятилетняя выживаемость ~ 71% (США, 2015 г.) |
| Частота | 44 200 (2018) |
| Летальные исходы | 15 200 (2018) |
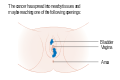
Рак вульвы является раком из вульвы , внешняя часть женских половых органов. Чаще всего поражаются большие половые губы . Реже поражаются малые половые губы , клитор или вагинальные железы . Симптомы включают шишку, зуд, изменения кожи или кровотечение из вульвы.
Факторы риска включают интраэпителиальную неоплазию вульвы (VIN), инфекцию ВПЧ , остроконечные кондиломы , курение и многих сексуальных партнеров. Большинство видов рака вульвы представляют собой плоскоклеточный рак . Другие типы включают аденокарциному , меланому , саркому и базальноклеточную карциному . Диагноз подозревается на основании физического обследования и подтверждается биопсией ткани . Регулярный скрининг не рекомендуется.
Профилактика может включать вакцинацию против ВПЧ . Стандартные методы лечения могут включать хирургическое вмешательство, лучевую терапию , химиотерапию и биологическую терапию . Рак вульвы недавно поразил около 44 200 человек и привел к 15 200 смертельным исходам во всем мире в 2018 году. В Соединенных Штатах он впервые возник примерно у 6070 человек, при этом ежегодно умирает 1280 человек. Заболевание обычно наступает в возрасте после 45 лет. Пятилетняя выживаемость при раке вульвы по состоянию на 2015 год составляет около 71%. Однако на результаты влияет то, произошло ли распространение рака в лимфатические узлы .
Признаки и симптомы
Признаки и симптомы могут включать:
- Зуд , жжение или кровотечение в вульве, которое не проходит.
- Изменение цвета кожи вульвы, которая становится более красной или белой, чем обычно.
- Изменения кожи вульвы, в том числе появление сыпи или бородавок.
- Язвы, шишки или язвы на вульве, которые не проходят.
- Боль в тазу , особенно при мочеиспускании или половом акте .
Обычно поражение проявляется в виде шишки или язвы на больших половых губах и может быть связано с зудом, раздражением, местным кровотечением или выделениями в дополнение к боли при мочеиспускании или боли во время полового акта . В половых губ , клитора , промежности и Монс менее часто вовлечены. Люди могут откладывать обращение к врачу из-за скромности или смущения.
Меланомы, как и меланомы других частей тела, имеют типичную асимметрию, неровные границы и темный цвет.
Аденокарцинома может возникать из бартолиновой железы и проявляться болезненной опухолью.
Причины
В настоящее время считается, что два основных патофизиологических пути способствуют развитию рака вульвы - инфекция вируса папилломы человека (ВПЧ) и хроническое воспаление или аутоиммунитет, поражающий область вульвы.
ДНК ВПЧ обнаруживается в 87% случаев интраэпителиальной неоплазии вульвы (VIN) и в 29% случаев инвазивного рака вульвы; ВПЧ 16 является наиболее часто обнаруживаемым подтипом при раке VIN и вульвы, за ним следуют ВПЧ 33 и ВПЧ 18. VIN - это поверхностное поражение кожи , которое не вторглось в базальную мембрану, или предраковое заболевание. VIN может прогрессировать до карциномы in situ и, в конечном итоге, до плоскоклеточного рака.
Хронические воспалительные состояния вульвы, которые могут быть предшественниками рака вульвы, включают склеротический лишай , который может предрасполагать к дифференцированному VIN.
Факторы риска
Факторы риска рака вульвы в значительной степени связаны с вышеуказанными причинными путями, включая воздействие или инфицирование вирусом ВПЧ и / или приобретенный или врожденный аутоиммунитет.
- С возрастом
- В анамнезе интраэпителиальная неоплазия вульвы или шейки матки
- Увеличение количества половых партнеров-мужчин
- Прединвазивный или инвазивный рак шейки матки в анамнезе
- История курения сигарет
- Заражение вирусом иммунодефицита человека (ВИЧ)
- Склеротический лихен вульвы
- Синдромы иммунодефицита
- Североевропейское происхождение
Диагностика
Осмотр вульвы является частью гинекологического обследования и должен включать тщательный осмотр промежности , включая области вокруг клитора и уретры, а также пальпацию бартолиновых желез. Обследование может выявить изъязвление, уплотнение или новообразование в области вульвы. Необходимо взять образцы любых подозрительных поражений или сделать биопсию . Обычно это можно сделать в офисе под местной анестезией . Небольшие поражения также можно удалить под местной анестезией. Дополнительное обследование может включать рентген грудной клетки , внутривенную пиелограмму , цистоскопию или проктоскопию , а также анализ крови и оценку метаболизма.
Типы
В зависимости от клеточного происхождения в структурах вульвы могут возникать различные гистологические подтипы рака.
Плоскоклеточная карцинома
Недавний анализ наблюдение, эпидемиология и конечные результаты (ГЭЭ) регистратуры США Национального института рака показал , что плоскоклеточный рак составляет примерно 75% от всех видов рака вульвы. Эти поражения происходят из клеток плоского эпидермиса , наиболее распространенного типа клеток кожи. Карцинома in-situ - это предшественник плоскоклеточного рака, который не проникает через базальную мембрану. Есть два типа предшественников поражений:
- Внутриэпителиальная неоплазия вульвы обычного типа (uVIN), которая связана с вирусом папилломы человека (HPV) и часто поражает молодых женщин. Это предшествующее поражение прогрессирует до базалоидной или бородавчатой плоскоклеточной карциномы примерно в 6%.
- Дифференцированная интраэпителиальная неоплазия вульвы (dVIN), которая связана с хроническими кожными заболеваниями, включая склеротический лишай и красный плоский лишай, и обычно поражает пожилых женщин. Это поражение прогрессирует до ороговевшего плоскоклеточного рака примерно в 33%.
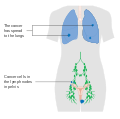
Плоскоклеточные поражения, как правило, возникают в одном месте и чаще всего возникают в преддверии . Они растут путем локального распространения и распространяются через местную лимфатическую систему . Лимфатические сосуды половых губ стекают в верхнюю вульву и лобковую кость , затем в поверхностные и глубокие паховые и бедренные лимфатические узлы. Последний глубокий бедренный узел называется узлом Клоке . Распространение за пределы этого узла достигает лимфатических узлов таза. Опухоль также может поражать близлежащие органы, такие как влагалище , уретра и прямая кишка, и распространяться через их лимфатические сосуды.
Бородавчатый рак вульвы является редким подтипом плоскоклеточного рака и имеет тенденцию появляться как медленно растущей бородавка . Веррукозный рак вульвы обычно имеет хороший общий прогноз, так как эти поражения почти никогда не распространяются на регионарные лимфатические узлы или не дают метастазов.
Базально-клеточная карцинома
Базальноклеточная карцинома составляет примерно 8% всех случаев рака вульвы. Обычно он поражает женщин 7-го и 8-го десятилетий жизни. Это, как правило, медленнорастущие поражения на больших половых губах, но могут возникать в любом месте вульвы. Их поведение похоже на базально-клеточный рак в других местах. Они часто растут локально и имеют низкий риск глубокой инвазии или метастазирования.
Лечение включает в себя местное иссечение, но эти поражения имеют тенденцию к рецидиву, если их не удалить полностью.
Меланома
Меланома является третьим по распространенности типом и составляет 6% всех случаев рака вульвы. Эти поражения возникают из-за меланоцитов , клеток, придающих цвет коже. Средний возраст постановки диагноза - 68 лет; Однако, анализ наблюдение, эпидемиология и конечные результаты (ГЭЭ) регистратуры США Национального института рака показал , что он был диагностирован у девочек в возрасте до 10 лет и женщин до 107 лет.
Биология, лежащая в основе меланомы вульвы, значительно отличается от меланом кожи, и мутационный анализ показал, что только 8% имеют мутацию BRAF по сравнению с 70% меланом кожи. Однако мутации KIT значительно чаще встречаются при меланоме вульвы. Это оказывает прямое влияние на лечение меланом вульвы: ингибиторы BRAF , которые обычно используются при лечении меланом кожи, играют незначительную роль в меланомах вульвы. Тем не менее, вульвы меланом часто выражают PD-L1 , и ингибиторы контрольных точек ( в том числе ингибиторов CTLA-4 и ингибиторов ПДА-1 ) эффективны при лечении поздних стадий вульвы меланомы. При рецидивной меланоме у пациентов с мутацией KIT могут применяться ингибиторы тирозинкиназы .
На основании гистологического исследования , существует различные подтипы вульвы меланомы: поверхностное распространение , узловая , Acral lentigous и беспигментная меланома . Меланомы вульвы уникальны тем, что для их определения используется стадия рака AJCC для меланомы вместо системы стадирования FIGO .
Диагностика меланомы вульвы часто откладывается, и примерно у 32% женщин уже есть поражение регионарных лимфатических узлов или отдаленные метастазы на момент постановки диагноза. Метастазы в лимфатические узлы и большое количество митозов являются индикаторами плохого исхода. Общий прогноз плохой и значительно хуже, чем при меланоме кожи: средняя общая выживаемость составляет 53 месяца.
Карцинома бартолиновой железы
Бартолиновая железа - редкое злокачественное новообразование, обычно встречающееся у женщин в возрасте от шестидесяти лет.
Другие поражения
Другие формы рака вульвы включают инвазивную экстрамаммарную болезнь Педжета , аденокарциному (например, бартолиновых желез) и саркому .
Постановка
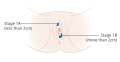
Анатомическая стадия дополняла доклиническую стадию, начиная с 1988 года. Пересмотренная система классификации TNM FIGO использует размер опухоли (T), поражение лимфатических узлов (N) и наличие или отсутствие метастазов (M) в качестве критериев определения стадии. Стадии I и II описывают ранние стадии рака вульвы, которые, по-видимому, все еще ограничены местом происхождения. Рак стадии III включает большее распространение болезни на соседние ткани и паховые лимфатические узлы с одной стороны. Стадия IV указывает на метастатическое поражение паховых узлов с обеих сторон или отдаленные метастазы.
- Иллюстрации, показывающие стадии рака вульвы
Дифференциальная диагностика
Другие раковые поражения в дифференциальной диагностике включают болезнь Педжета вульвы и интраэпителиальную неоплазию вульвы (VIN). К незлокачественным заболеваниям вульвы относятся склеротический лишай , плоскоклеточная гиперплазия и вестибулит вульвы . Ряд заболеваний вызывает инфекционные поражения, включая генитальный герпес , вирус папилломы человека , сифилис , шанкроид , паховую гранулему и венерическую лимфогранулему .
Уход
Хирургия является основой терапии в зависимости от анатомической стадии и обычно применяется при раке, который не распространился за пределы вульвы. Хирургическое вмешательство может включать широкое местное иссечение (иссечение опухоли с запасом здоровой ткани, обеспечивающее полное удаление опухоли), радикальную частичную вульвэктомию или радикальную полную вульвэктомию с удалением вульвы, паховых и бедренных лимфатических узлов . В случае раннего рака вульвы операция может быть менее обширной и состоять из широкого иссечения или простой вульвэктомии. Операция значительно более обширна, когда рак распространился на близлежащие органы, такие как уретра, влагалище или прямая кишка. Осложнения хирургического вмешательства включают инфекцию раны, сексуальную дисфункцию, отек и тромбоз , а также лимфедему, вторичную по отношению к рассеченным лимфатическим узлам.
Диссекция сторожевого лимфатического узла (СЛУ) - это идентификация главного лимфатического узла (ов), дренирующего опухоль, с целью удаления как можно меньшего количества узлов, что снижает риск побочных эффектов. Расположение сигнального узла (ов) может потребовать использования наноколлоида, меченного технецием (99m), или комбинации технеция и 1% изосульфанового синего красителя, при этом комбинация может снизить количество женщин с «пропущенным» метастазы в паховые узлы по сравнению только с технецием.
Лучевая терапия может использоваться в более запущенных случаях рака вульвы, когда болезнь распространилась на лимфатические узлы и / или таз. Это может быть выполнено до или после операции. При раннем раке вульвы первичная лучевая терапия паховой области приводит к меньшей заболеваемости, но может быть связана с более высоким риском рецидива паха и снижением выживаемости по сравнению с хирургическим вмешательством. Химиотерапия обычно не используется в качестве основного лечения, но может применяться в запущенных случаях с распространением на кости, печень или легкие. Его также можно назначать в более низкой дозе вместе с лучевой терапией. Ингибиторы контрольных точек могут быть назначены при меланоме вульвы.
При сравнении первичной химиолучевой или неоадъювантной химиолучевой терапии с первичной хирургией нет существенной разницы в общей выживаемости или связанных с лечением побочных эффектах у женщин с местнораспространенным раком вульвы. Необходимы качественные исследования, сравнивающие различные первичные методы лечения.
Женщины с раком вульвы должны проходить плановое наблюдение и осмотр у своего онколога, часто каждые три месяца в течение первых 2–3 лет после лечения. У них не должно быть рутинной визуализации для наблюдения за раком, если только не появятся новые симптомы или не начнут расти опухолевые маркеры . Визуализация без этих показаний не рекомендуется, потому что она вряд ли позволит выявить рецидив или улучшить выживаемость и связана с собственными побочными эффектами и финансовыми затратами.
Прогноз
В целом пятилетняя выживаемость при раке вульвы составляет около 78%, но может зависеть от индивидуальных факторов, включая стадию рака, тип рака, возраст пациента и общее состояние здоровья. Пятилетняя выживаемость превышает 90% для пациентов с поражением I стадии, но снижается до 20% при поражении тазовых лимфатических узлов. Поражение лимфатических узлов является наиболее важным предиктором прогноза.
Прогноз зависит от стадии рака, которая относится к количеству и распространению рака в организме. Этапы разбиты на четыре категории. Первая стадия также называется «локализованной» и возникает, когда рак ограничивается одной частью тела. Это самая высокая выживаемость - 59%. Когда рак начинает распространяться, это называется «отдаленным» или «региональным», эта стадия обычно включает распространение рака на лимфатические узлы. Эта выживаемость составляет 29%. Третья стадия - когда рак метастазировал и распространился по всему телу, это самый низкий показатель выживаемости - 6%. Когда рак вульвы обнаруживается на ранней стадии, выживаемость достигает максимума.
Эпидемиология
В 2018 году от рака вульвы пострадали около 44 200 человек, и в 2018 году во всем мире умерло 15 200 человек.
Рак вульвы можно разделить на два типа. Один начинается с заражения вирусом папилломы человека, который приводит к интраэпителиальной неоплазии вульвы (VIN) и, возможно, к раку вульвы. Это чаще всего встречается у молодых женщин, преимущественно в возрасте до 40 лет. Второй тип - это неопухолевые эпителиальные расстройства вульвы (ННЭД). Это чаще всего встречается у пожилых женщин из-за повышенного риска развития клеточной атипии, которая, в свою очередь, приводит к раку.
Объединенное Королевство
Рак вульвы вызывает менее 1% всех случаев рака и смертей, но около 6% всех гинекологических онкологических заболеваний, диагностированных в Великобритании. Около 1200 женщин было диагностировано это заболевание в 2011 году, и 400 женщин умерли в 2012 году. В Соединенном Королевстве 7 из 10 пациентов с раком вульвы подвергаются серьезной хирургической резекции в рамках лечения рака. 22% пациентов используют лучевую терапию и только 7% используют химиотерапию в качестве плана лечения. Уровень выживаемости очень высок: 82% пациентов с диагнозом рака вульвы живут более одного года, с вероятностью 64% проживут не менее 5 лет и с вероятностью 53% проживут десять и более лет. Скорость выживания увеличивается в зависимости от возраста пациента и стадии, на которой был обнаружен рак.
Соединенные Штаты
В Соединенных Штатах это впервые произошло примерно у 6070 человек, при этом ежегодно умирало 1 280 человек. Он составляет около 0,3% новых случаев рака и 5% гинекологических онкологических заболеваний в Соединенных Штатах. Заболеваемость раком вульвы росла в Соединенных Штатах на 0,6% каждый год в течение последних десяти лет.
использованная литература
внешние ссылки
- Лечение рака вульвы (PDQ®) - Версия для специалистов в области здравоохранения - Информация Национального института рака США
- Канаван Т.П., Коэн Д. (октябрь 2002 г.). «Рак вульвы» . Американский семейный врач . 66 (7): 1269–74. PMID 12387439 . Обзорная статья для врачей общей практики.
| Классификация | |
|---|---|
| Внешние ресурсы |