Спектр приросшей плаценты - Placenta accreta spectrum
| Приросшая плацента | |
|---|---|
 | |
| Виды приросшей плаценты | |
| Специальность | Акушерство |
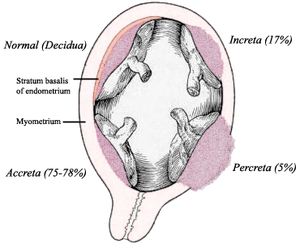
Плацента приросший происходит тогда , когда все или часть плаценты придает ненормально к миометрии (мышечный слой стенки матки ). В зависимости от глубины прикрепления и проникновения в мышечные слои матки различают три степени аномального прикрепления плаценты:
- Accreta - ворсинки хориона прикрепляются к миометрию, а не ограничиваются базальной децидуальной оболочкой .
- Increta - ворсинки хориона вторгаются в миометрий.
- Percreta - ворсинки хориона проникают через периметрий ( серозную оболочку матки ).
Из-за ненормального прикрепления к миометрию приросшая плацента связана с повышенным риском обильного кровотечения во время попытки вагинальных родов. Часто возникает необходимость в переливании продуктов крови, и иногда требуется хирургическое удаление матки ( гистерэктомия ), чтобы остановить опасное для жизни кровотечение.
Скорость приросшей плаценты увеличивается. По данным на 2016 год, приросшая плацента поражает примерно 1 из 272 беременностей.
Факторы риска
Важным фактором риска приросшей плаценты является предлежание плаценты при наличии рубца на матке. Предлежание плаценты - независимый фактор риска приросшей плаценты. Дополнительные сообщенные факторы риска плацента приросшей включают возраст матери и multiparity , другие до операции матки , перед маточное выскабливание матки облучение, абляции эндометрия , синдром Ашерман, лейомиомы матки , маточные аномалии , гипертонические расстройства беременности , и курение.
Заболеваемость заболеванием увеличивается из-за наличия рубцовой ткани, то есть синдрома Ашермана, как правило, из-за перенесенных операций на матке, особенно из-за прошлой дилатации и выскабливания (который используется по многим показаниям, включая выкидыш , прерывание беременности и послеродовое кровотечение ), миомэктомию или кесарево сечение. раздел . Тонкая децидуальная оболочка также может быть фактором, способствующим такой трофобластической инвазии. Некоторые исследования показывают, что уровень заболеваемости выше у плода женского пола. Другие факторы риска включают низкорасположенную плаценту, переднюю часть плаценты, врожденные или приобретенные дефекты матки (например, перегородки матки ), лейомиому , внематочную имплантацию плаценты (включая роговую беременность ).
Беременные женщины старше 35 лет, перенесшие кесарево сечение и в настоящее время имеющие предлежание плаценты над рубцом на матке, имеют 40% шанс приросшего плаценты.
Патогенез
Плацента образует аномально твердое и глубокое прикрепление к стенке матки. Отсутствие decidua basalis и неполное развитие слоя Nitabuch . Существует три формы приросшей плаценты, различающиеся по глубине проникновения.
| Тип | Доля | Описание |
|---|---|---|
| Приросшая плацента | 75–78% | Плацента прочно прикрепляется к миометрию, но не проникает в него. На эту форму заболевания приходится около 75% всех случаев. |
| Прирост плаценты | 17% | Возникает при проникновении плаценты в миометрий. |
| Плацента перкрета | 5–7% | Форма самого высокого риска возникает, когда плацента проникает через весь миометрий в серозную оболочку матки (проникает через всю стенку матки). Этот вариант может привести к прикреплению плаценты к другим органам, таким как прямая кишка или мочевой пузырь. |
Диагностика
Когда дородовой диагноз приросшей плаценты ставится, он обычно основан на результатах ультразвукового исследования во втором или третьем триместре . Сонографические данные, которые могут указывать на приросшую плаценту, включают:
- Утрата нормальной гипоэхогенной ретроплацентарной зоны
- Множественные сосудистые лакуны (неправильные сосудистые пространства) внутри плаценты, придающие вид "швейцарского сыра"
- Кровеносные сосуды или ткань плаценты, соединяющие край матки и плаценты, поверхность раздела миометрия и мочевого пузыря или пересекающие серозную оболочку матки
- Толщина ретроплацентарного миометрия <1 мм
- Многочисленные связные сосуды, визуализированные с помощью трехмерного энергетического допплера в базальной проекции
К сожалению, поставить диагноз непросто, и на него влияет значительная вариабельность между наблюдателями. В сомнительных случаях можно выполнить ядерный магнитный резонанс (МРТ) таза, который имеет очень хорошую чувствительность и специфичность для этого заболевания. Результаты МРТ, связанные с приросшей плацентой, включают темные полосы Т2, выпячивание матки и потерю темного интерфейса Т2.
Хотя имеются отдельные сообщения о случаях, когда приросшая плацента диагностируется в первом триместре или во время аборта <20 недель беременности, прогностическая ценность УЗИ в первом триместре для этого диагноза остается неизвестной. Женщинам с предлежанием плаценты или «низкорасположенной плацентой», покрывающей рубец на матке на ранних сроках беременности, следует пройти контрольное обследование в третьем триместре, обращая внимание на возможное присутствие приросшей плаценты.
Осложнения
- Повреждение местных органов (например, кишечника , мочевого пузыря , матки и сосудисто-нервных структур забрюшинного пространства и боковых стенок таза в результате имплантации плаценты и ее удаления;
- Послеоперационное кровотечение, требующее повторного хирургического вмешательства;
- Эмболия околоплодными водами ;
- Осложнения (такие как дилюционная коагулопатия , чахоточная коагулопатия , острые трансфузионные реакции , связанное с переливанием повреждение легких , острый респираторный дистресс-синдром и электролитные нарушения ), вызванные переливанием больших объемов продуктов крови, кристаллоидов и других расширителей объема;
- Послеоперационная тромбоэмболия , инфекция , полиорганная недостаточность и материнская смерть .
Точная частота материнской смертности, связанной с приросшей плацентой и ее осложнениями, неизвестна, но она значительна, особенно если поражен мочевой пузырь.
Уход
Лечение может включать кесарево сечение и абдоминальную гистерэктомию, если приросшая плацента диагностирована до рождения. Окситоцин и антибиотики используются в послеоперационном периоде. Когда есть частично отделенная плацента с очаговым приращением, лучшим вариантом является удаление плаценты. Если важно сохранить матку женщины (для будущих беременностей), то резекция вокруг плаценты может быть успешной. Консервативное лечение также может щадить матку, но может быть не таким успешным и сопряжено с более высоким риском осложнений. Методы включают:
- Оставление плаценты в матке и выскабливание матки. В этом случае использовался метотрексат .
- Катетеризация внутриматочного баллона для сжатия кровеносных сосудов
- Эмболизация сосудов малого таза
- Внутренняя подвздошная артерия перевязки
- Двусторонняя перевязка маточной артерии
В случаях, когда есть инвазия плацентарной ткани и кровеносных сосудов в мочевой пузырь, ее лечат так же, как и при абдоминальной беременности, и избегают ручного удаления плаценты. Однако в конечном итоге может потребоваться гистерэктомия и / или частичная цистэктомия .
Если пациентка решает продолжить родоразрешение через естественные родовые пути, продукты крови для переливания и анестезиолог остаются наготове при родах.
Эпидемиология
Сообщаемая частота приросшей плаценты увеличилась примерно с 0,8 на 1000 родов в 1980-х годах до 3 на 1000 родов за последнее десятилетие.
Заболеваемость росла с увеличением числа кесарева сечения: 1 на 4 027 беременностей в 1970-х, 1 на 2 510 в 1980-х и 1 на 533 в 1982–2002 гг. В 2002 году ACOG подсчитал, что за последние 50 лет заболеваемость увеличилась в 10 раз. Риск приросшей плаценты при будущих родах после кесарева сечения составляет 0,4-0,8%. Для пациентов с предлежанием плаценты риск увеличивается с увеличением количества предыдущих кесаревых сечений , со скоростью 3%, 11%, 40%, 61% и 67% для первого, второго, третьего, четвертого и пятого или большего числа операций кесарева сечения. разделы .
Рекомендации
Внешние ссылки
- Национальный фонд Accreta
- Интерактивная графика, объясняющая приросшую плаценту / статья в журнале Stanford Medical School Magazine (правая сторона)
| Классификация |
|---|
